

全身麻酔用鎮痛剤であったレミフェンタニルが2022年8月に成人に対する「集中治療における人工呼吸中の鎮痛」の適応を追加取得してから、ICUでのレミフェンタニルの認知は徐々に浸透しつつある。
今回、東京医科大学病院 集中治療部の齊木 巌先生と薬剤師 武居 宏樹先生にインタビューを行い、施設における集中治療下での鎮痛・鎮静管理の現状やレミフェンタニルの運用について解説いただいた。
齊木 巌 先生
東京医科大学病院 集中治療部 助教
武居 宏樹 先生
東京医科大学病院 薬剤部


はじめに
東京医科大学病院(以下、当院)は東京都新宿区に位置する特定機能病院である。当院の集中治療部は、ICU(Intensive Care Unit;集中治療室、17床)とCCU(Cardiovascular Care Unit;心血管集中治療室、7床)で構成されており、医師、薬剤師、看護師、臨床工学技士、理学療法士、管理栄養士が連携して高侵襲手術の術後管理から、敗血症性ショック、急性呼吸不全、急性心不全、重症膵炎、多臓器不全といった重症な病態の管理など幅広い症例を取り扱っている。
当院のICU管理は主治医と集中治療医が協働するSemi-closed体制である。集中治療医は麻酔科出身の医師が多いが、その他にも循環器内科や救急救命科出身の医師などが在籍している。
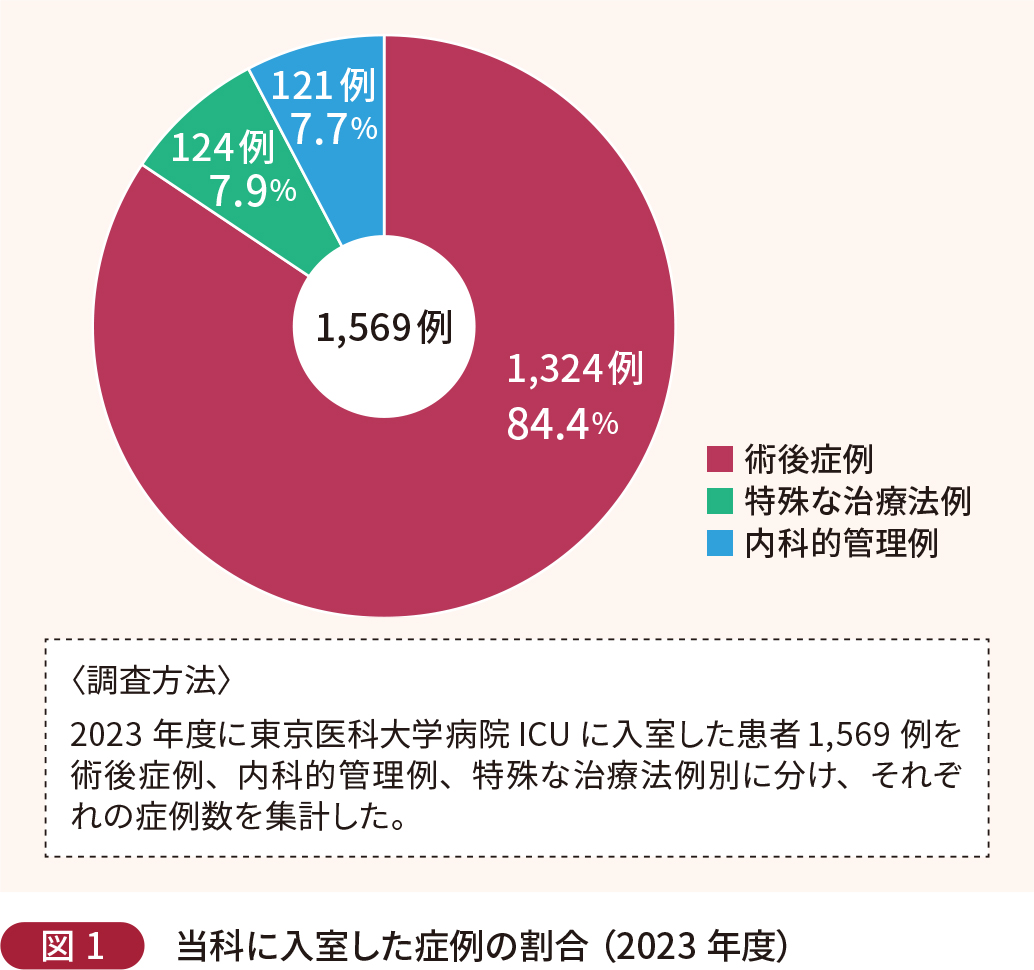
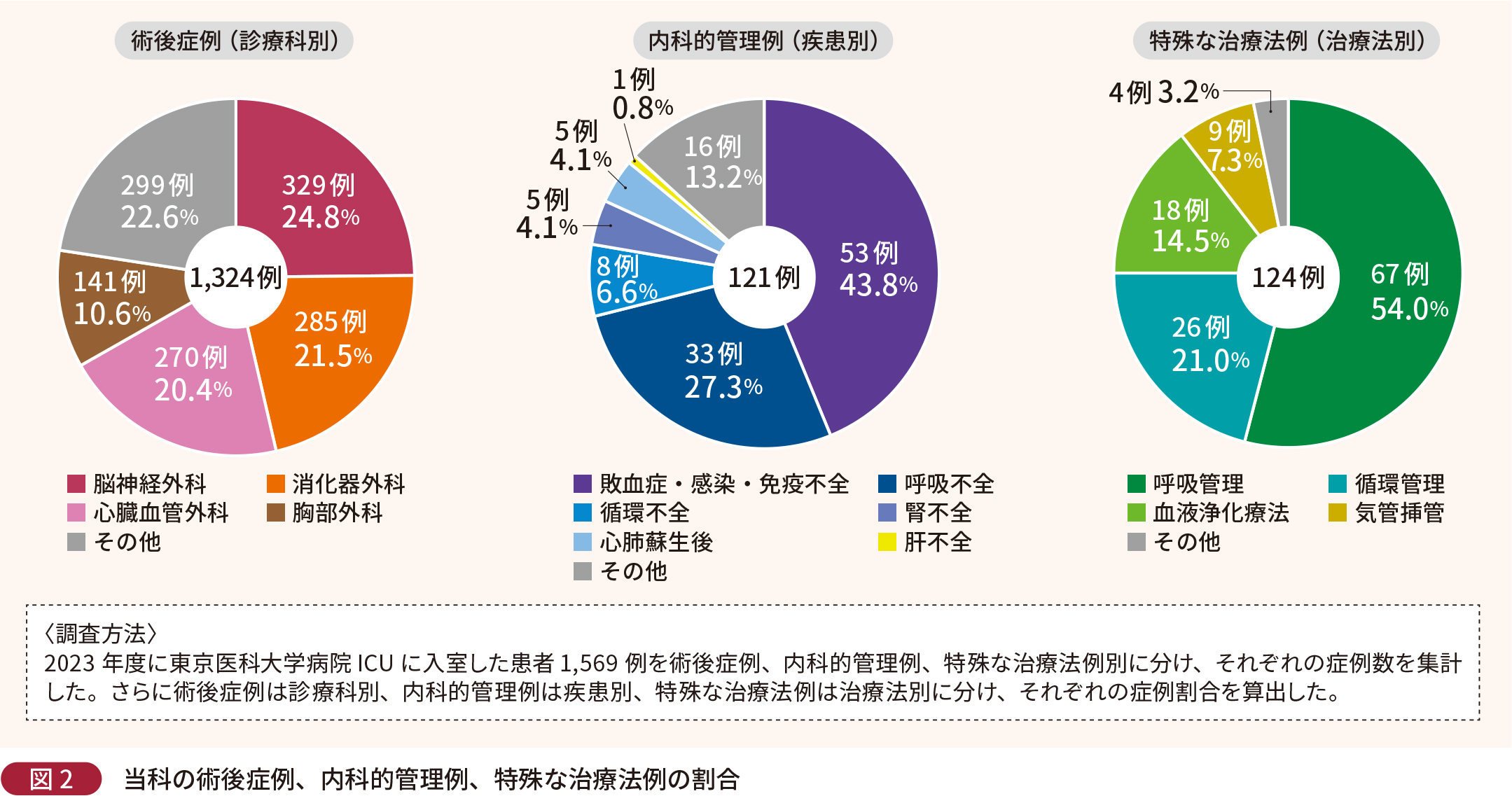
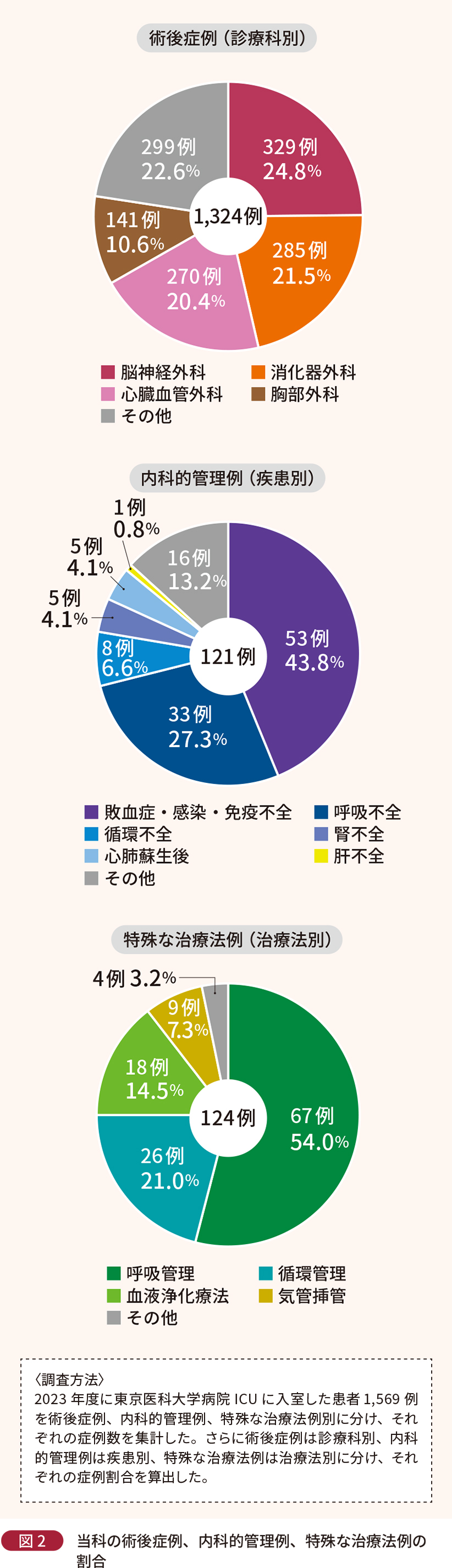
当院 ICU(以下、当科)の2023年度における症例数は全体で1,569例であり、そのうち術後症例が1,324例(84.4%)、特殊な治療法例が124例(7.9%)、内科的管理例が121例(7.7%)を占める(図1)。術後症例の内訳としては、脳神経外科(24.8%)、消化器外科(21.5%)、心臓血管外科(20.4%)の順に多く、内科的管理例では敗血症・感染・免疫不全(43.8%)と呼吸不全(27.3%)が多い(図2)。
ICUにおける鎮痛・鎮静管理においては、2014年にJ-PADガイドライン1)、2018年にPADISガイドライン2)が公開された*1,2。その後、2022年8月にレミフェンタニルが本邦において「集中治療における人工呼吸中の鎮痛」の適応を取得し、ICUにおける鎮痛管理に対する選択肢が広がった。今回、当科での鎮痛・鎮静管理の現状及び当科が実施しているレミフェンタニルの運用について、医師・薬剤師の観点から紹介する。
J-PAD ガイドライン:⽇本集中治療医学会.⽇本版・集中治療室における成⼈重症患者に対する痛み・不穏・せん妄管理のための臨床ガイドライン
PADISガイドライン:Society of Critical Care Medicine(SCCM). Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU


当科における鎮痛・鎮静管理の実際
〜治療目標と治療の流れ〜
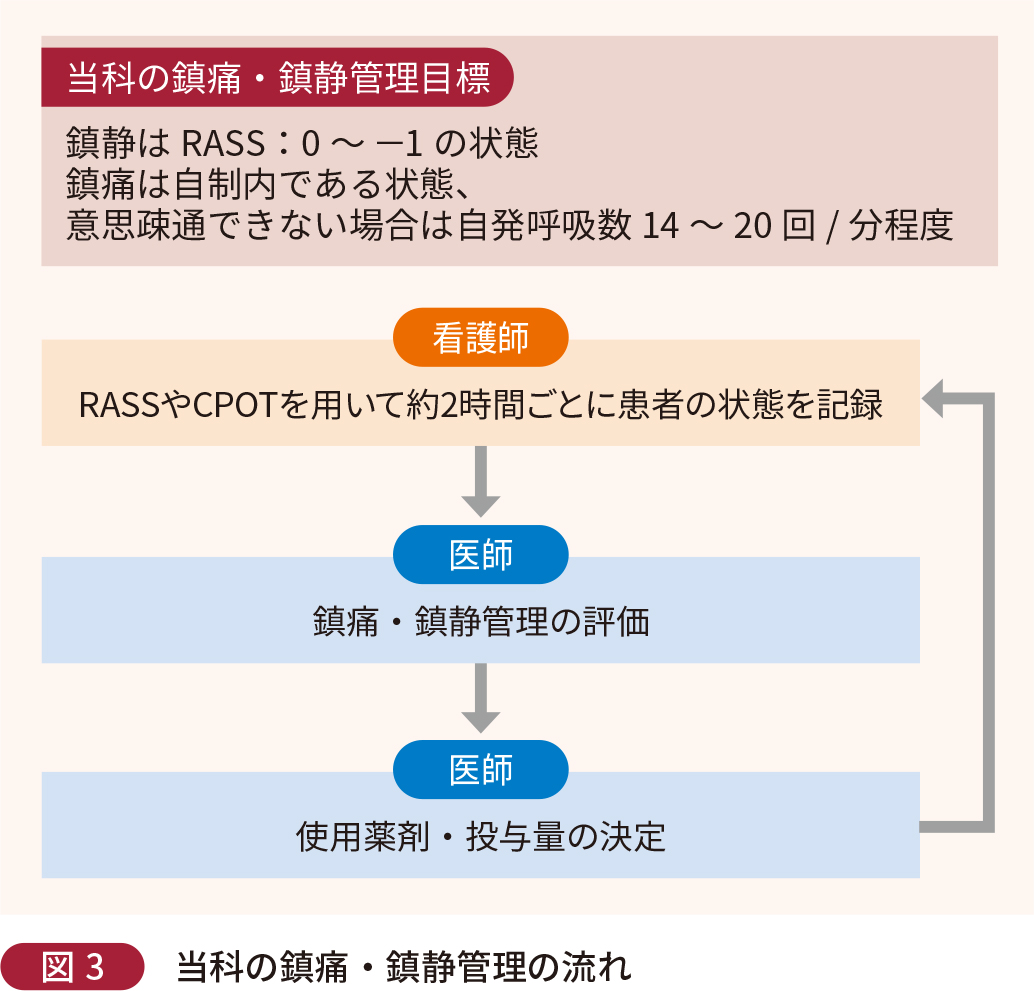
鎮痛には痛みを緩和させる、鎮静には患者の快適性・安全性の確保(不安・不穏の防止)などといった利点がある1)。特に痛みは不穏の原因として高頻度で認められ、J-PADガイドラインにおいても人工呼吸管理中の成人患者では、鎮痛を優先に行う鎮静法を行うことが提案されている(鎮痛優先の鎮静)1)。当科における鎮痛・鎮静管理目標は「患者本人の痛みが自制内であり回復期に向けたリハビリテーションなどの活動ができること、もしくは人工呼吸器管理下であっても合併症予防のための体位ドレナージを受け入れられる状態にすること」としており、具体的には、鎮静はRASS3)(Richmond Agitation- Sedation Scale):0~ ‒1の状態、鎮痛は自制内である状態、意思疎通できない場合は自発呼吸数14〜20回/分程度を目指している。看護師がRASSやCPOT1)(Critical-Care Pain Observation Tool)を用いて約2時間ごとに患者の状態を記録し、医師が鎮痛・鎮静管理の評価を行った後、治療へのアプローチを行う。主な基本薬剤として鎮痛剤はフェンタニル、レミフェンタニル、鎮静剤はプロポフォール、デクスメデトミジンがあげられる。使用薬剤・投与量は医師の裁量に委ねられていることから、当科ではあえて鎮痛・鎮静プロトコルを作成せず、患者の状態を観察して、医師が随時投与量の調整を行っている(図3)。


マルチモーダルな鎮痛管理
〜メリットとデメリット、注意すべき点〜
当科では作用機序の異なるさまざまな薬剤(主にオピオイドやNSAIDs(non-steroidal anti-inflammatory drugs;非ステロイド性消炎鎮痛薬)、アセトアミノフェン)を組み合わせたマルチモーダルな鎮痛管理を実施しており、禁忌を除いたすべての薬剤を検討し、場合によっては局所麻酔薬による硬膜外鎮痛を用いることもある。マルチモーダルな鎮痛管理のメリットは、各薬剤の相乗的な鎮痛効果が得られることや、各薬剤の投与量を少なくして、副作用の軽減が期待できるということにある。一方、デメリットは、投与薬剤の種類が増える分、アレルギー発症のリスクが高くなることや副作用発現時に被疑薬が増えることである。また、マルチモーダル鎮痛の注意すべき点として、「血圧低下」がある。特に敗血症や感染症では、中枢の体温を上げようとする働きが起こるが、NSAIDsとアセトアミノフェンは鎮痛作用だけでなく解熱作用が働き、解熱作用が体温中枢に作用することで、末梢血管を拡張させる。結果として血圧低下を引き起こす可能性があり、注意する必要がある。


ICUにおける薬剤師の役割
〜多岐にわたる業務を遂行〜
当院では、ICU・CCU、手術室専任の薬剤師が2名在籍している。勤務形態は8時半~16時半で、基本的には病棟で勤務をしている。主な業務としてICU・CCU患者が現在使用している薬剤のモニタリングやICUカンファレンスで今後検討されうる薬剤が妥当なのかどうか、薬剤師の目線から判断している。その他、看護師からの配合変化の問い合わせ対応や管理栄養士と協業して行う電解質補正の提案、医師に対しては薬剤量の調整、薬剤切り替えの提案など幅広い業務を担当している。
また、ICUは重篤な患者と病棟をつなぐ「中継ポイント」にあたるため、転床先の薬剤師に対してICUで実施した治療方法・使用薬剤の共有や、ポリファーマシー対策として転床時に投与を止められそうな薬剤の検討情報などの共有を行っている。
加えて、麻薬など法規制上の薬剤や薬品庫の在庫状況、薬剤使用後の残薬の管理も薬剤師の重要な業務である。麻薬に関しては東京都で発布している「麻薬取扱いの手引」に従い、使用済みの空バイアル・空アンプルまで管理を行っている。さらに、少なくとも半年に1回は薬品庫内の定数配置薬の出庫実績を確認することで定数を判断し、デッドストックが生じないようにしている。また、当院のルールとして向精神薬第2種も麻薬同様に使用済みの空アンプルの管理を行っている。習慣性医薬品(プロポフォール、デクスメデトミジン)についても薬品庫における定数管理を行っており、プロポフォールに関しては帳簿で実績を確認している。


当科におけるレミフェンタニルの取り扱いについて
レミフェンタニルは、μ-オピオイド受容体の選択的なアゴニストで鎮痛作用を示すとともに作用発現及び作用消失が速やかで、持続投与時間によらず蓄積性が少ないオピオイド鎮痛薬であることから、長時間の投与を余儀なくされる人工呼吸中の集中治療患者に適した薬剤である。
当科でレミフェンタニルを最初に導入した症例は、術後も継続して人工呼吸管理を行う食道外科と歯科口腔外科の2症例であった。これをきっかけに以降、長期人工呼吸管理を行うような呼吸器内科の症例や間質性肺炎・急性膵炎・脳外科で挿管されている患者などに導入症例範囲が拡大した。
当科でのレミフェンタニルの運用にあたり注意した点が主に2点ある。1つ目は希釈後における他剤との取り間違いである。レミフェンタニル静注用は2mgと5mgが販売されている。当院では当初、2mgを使用していたが、ICUで使用するにあたり5mgに採用を切り替えた。当院ではレミフェンタニル静注用5mgを一律に最終濃度100μg/mLに希釈濃度を固定しており、この濃度に希釈する場合、①レミフェンタニルの濃度が1mg/mLになるように、バイアル内に生理食塩液または5%ブドウ糖注射液を5mL注入し溶解、②溶解した液全量を50mLに希釈する。50mLシリンジに充填している薬剤としてレミフェンタニル5mgの他にもニコランジルなど他剤が存在するため、シリンジの種類を変えることで、事故防止対策とした。具体的には50mLの生理食塩液のプレフィルドシリンジ製剤で希釈する方針で運用を行っており、手術室も含めこの50mLの生理食塩液のプレフィルドシリンジ製剤をレミフェンタニル専用とすることで、他の薬剤と見た目で区別できるように工夫している。
2つ目はシリンジ交換時のタイミングである。レミフェンタニルの特徴として「作用消失の速さ」があげられるが、当科ではレミフェンタニル導入時に看護師に対して「アラームを意識するタイミング」に注意を払うように伝えている。当科のシリンジポンプは、残薬が少なくなってきたときに鳴る「残量アラーム」と残薬がゼロになったときに鳴る「閉塞アラーム」の2段階のアラーム設定がされている。2回目の「閉塞アラーム」が鳴った段階でシリンジ交換の準備を始めるとレミフェンタニルの作用消失が急速であり投与中止5~10分後には作用が消失してしまう。そのため、1回目の「残量アラーム」が鳴ったタイミングでシリンジ交換の準備を始め、「閉塞アラーム」が鳴ったタイミングでシリンジ交換を行うことで、継続した投与となるように意識を払ってもらっている。


当科におけるレミフェンタニルの使用実績と使用方法
当科がレミフェンタニルを導入した2022年11月〜2024年7月までのレミフェンタニルの使用実績は図4に示したとおりである。当科ではレミフェンタニル100μg/mL溶液を平均投与速度1~2mL/時間、最大4mL/時間程度まで、投与期間は患者によりさまざまであるが、術後はほぼ翌朝抜管のため12時間前後、最長5~7日間程度投与している。
→ 図を横にスライドしてご覧ください
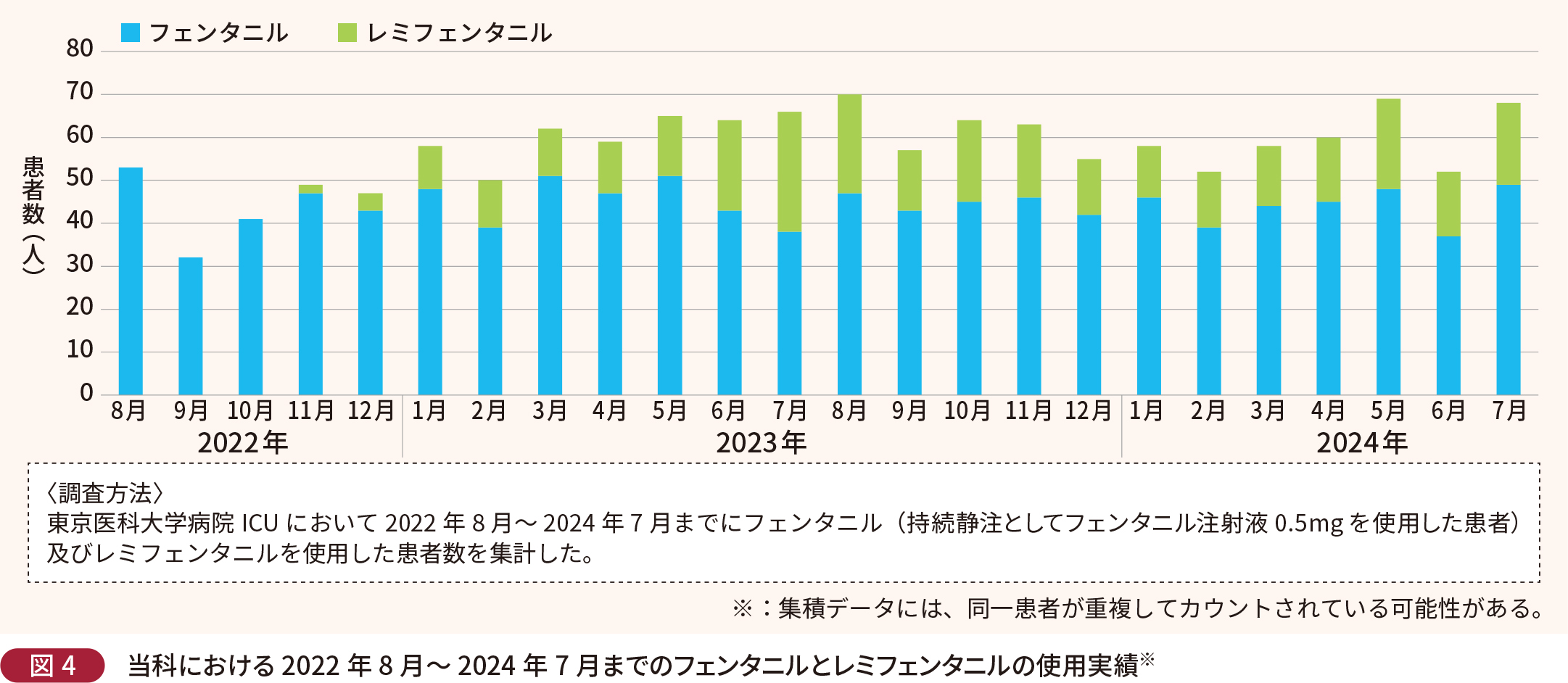
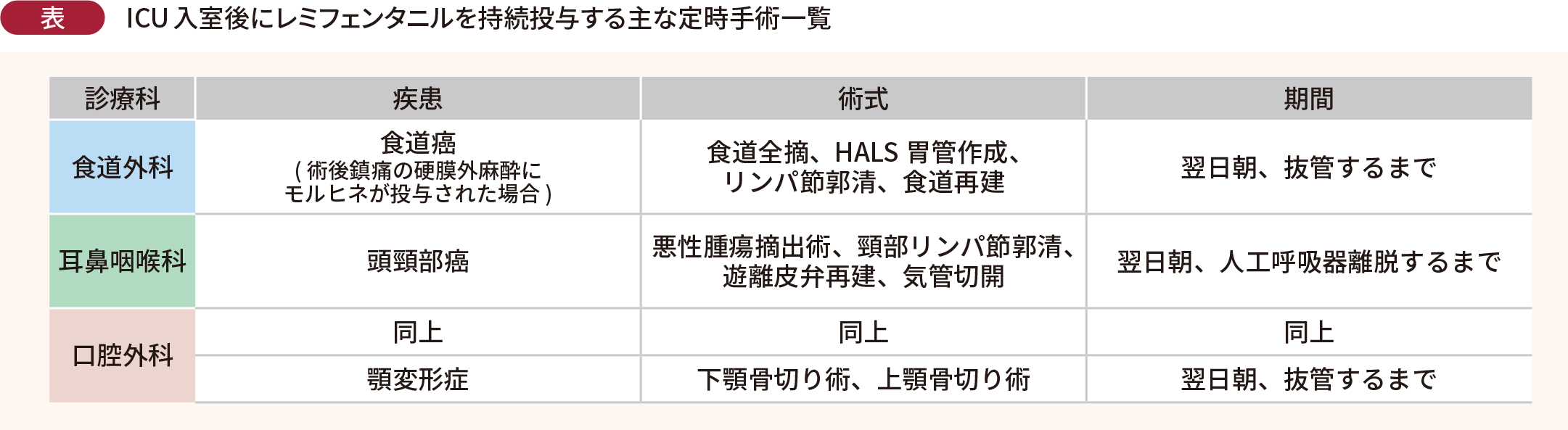
当科では人工呼吸管理症例として、まず1つに翌日朝抜管や人工呼吸器を離脱する症例があげられる。ICU入室後にレミフェンタニルを持続投与する主な定時手術一覧を表に示す。レミフェンタニルは、作用消失が速いため仮に患者が覚醒しなかったとしても、レミフェンタニルの影響ではないと除外診断することができる。脳外科・心臓血管外科の患者や中枢神経障害(てんかん等)患者なども、意識障害を起こしやすいが、レミフェンタニルを使用することで意識障害の有無を確認しやすいという利点がある。これに対して、術後の鎮痛に持続硬膜外麻酔が選択されていない患者は、レミフェンタニルの使用が向いていないと言える。このような患者では抜管後の鎮痛管理にIV-PCA (Intravenous Patient Controlled Analgesia;経静脈的患者自己調節鎮痛法)またはシリンジポンプによるフェンタニルの持続静脈注射が必要になる場合があり、その際はレミフェンタニル投与は行わずICU入室時からフェンタニル持続投与を開始している。
→ 図を横にスライドしてご覧ください
そして、人工呼吸管理時にレミフェンタニルを使用して実際に感じるのは、「耐性」である。薬剤耐性はレミフェンタニルに限った話ではないものの、4日間~1週間ベースで使用する際に、投与量が徐々に増えてくるような印象がある。レミフェンタニルの耐性を起こさないために、レミフェンタニルとフェンタニル、モルヒネなどをローテーションして使用した経験がある。また、オピオイド誘発性の便秘が認められた場合は、ナルデメジンによる対応を行っている。その他には、「徐脈」にも留意している。


今後の展望
先述のとおり、当科では①使用薬剤は個々の患者の状態によって医師が判断し、それぞれの医師の裁量に任されている、②プロトコルを作成したとしても、それが絶対的に正しい手順であるかどうか判断することが難しい、といった理由から鎮痛・鎮静に関する特定のプロトコルは作成していない。②に関しては、現状において各種ガイドラインにも明確に記載はされていない状況があり、レミフェンタニルを実際に使用している医師の立場からすると、特に「どの程度の量で使用するのが推奨されるのか」、「どの程度の投与量まで使用しても問題ないのか」、「この量は超えないことを推奨する」といった投与推奨量の上限に関する情報が少ない。周囲の施設の状況を聞いても、レミフェンタニルをICUで使用している施設がまだ多くない印象があり、レミフェンタニルに関する集中治療領域での副作用の実際や施設のプロトコルの作成状況など情報が少ないように感じる。今後、レミフェンタニルのこの領域での拡大においても公的な情報発信や各種ガイドラインの拡充が必要であると考えている。
薬剤師からの今後の展望として、ICUでは他病棟に比べ、多くの種類の薬剤を併用することもあり、配合変化はより複雑で問い合わせ件数も多い。そのため、看護師に配合変化の情報をもとにラインを取ってもらえるような一覧表などを作成して情報の共有化を検討したいと考えている。
(インタビュー実施年月:2024年12月)
引用論文
-
1)
日本集中治療医学会J-PADガイドライン作成委員会. 日本版・集中治療室における成人重症患者に対する痛み・不穏・せん妄管理のための臨床ガイドライン. 日集中医誌. 2014; 21(5): 539-579
-
2)
Devlin JW, et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2018; 46(9): e825-e873
-
3)
日本呼吸療法医学会 人工呼吸中の鎮静ガイドライン作成委員会. 人工呼吸中の鎮静のためのガイドライン. 人工呼吸. 2007; 24(2): 146-167
記載されている薬剤の使用にあたっては、各製品の最新の電子添文等をご参照ください。
レミフェンタニル静注用2mg5mg「第一三共」の
電子添文はこちら
2026年2月作成
医療関係者用
ツール:
118850 TP
202503 MQ
